Информация, размещенная на данном сайте, носит исключительно ознакомительный характер. Для лечения и профилактики заболевания обратитесь к лечащему врачу.
Гепатит С. Что это за заболевание и пути заражения
Вирусный гепатит С относится к широко распространенным социально значимым инфекционным болезням. Неблагоприятная эпидемиологическая ситуация по заболеваемости связана с низким уровнем выявления, тяжестью течения, дорогостоящим лечением. Мировой показатель инфицированности составляет более 160 миллионов человек, ежегодно выявляются около 4 миллионов новых случаев.
Летальность от HCV-ассоциированных патологий печени — до 400 тысяч в год. По официальной статистике, на территории России зарегистрированы более 12 миллионов больных гепатитом С.
HCV — что это за болезнь
Вирус открыт в 1989 году, когда с помощью новых тест-систем был обнаружен его генетический материал. Из группы «ни А, ни В» была выделена новая нозологическая единица — гепатит C. В 1990 году разработан метод идентификации на основе полимеразной цепной реакции. Возбудитель относится к семейству Flaviviridae. Вирион сферической (икосаэдрической) формы имеет размеры 40-60нм, окружен оболочкой — суперкапсидом с выступами по 6-8нм. Геном состоит из однонитчатой линейной РНК, кодирует структурные и неструктурные белки.
Вирус связывается с липопротеинами низкой плотности, поэтому тропен к ткани печени. Устойчив к высоким и низким температурам, наибольшая контагиозность в температурном диапазоне 5-22 С. При высушивании и заморозке хранится годами. Чувствителен к ультрафиолетовому облучению, хлорсодержащим дезрастворам, окислителям, спиртам. При кипячении погибает в течение 5 минут.
Чтобы понять, что это за болезнь, приведем основные характеристики гепатита С:
- антропонозная инфекция (источник — человек);
- вирусная этиология возбудителя;
- парентеральный механизм передачи;
- высокая склонность к хронизации (в 80%);
- полиморфизм клинической картины;
- орган-мишень — печень;
- способствует развитию цирроза, гепатоцеллюлярной карциномы (в 30%).
Классификация заболевания представлена в таблице:
Как передается гепатит C: пути заражения
Заразен ли для окружающих человек с гепатитом С? Источником инфекции является больной человек или вирусоноситель. Кровь и плазма становятся заразными спустя неделю после инфицирования. В других биологических жидкостях, таких как слюна, моча, сперма, вагинальные выделения также содержится возбудитель, однако его количества недостаточно для заражения.
Как передается гепатит C? Контагиозность HCV значительно меньше по сравнению с другими гепатитами, чтобы заразиться, необходима большая доза биоматериала. Сколько крови нужно для заражения? Инфицирование происходит при прямом контакте с достаточно большим объемом крови, поэтому заражение через порез, царапину и другие незначительные повреждения кожных покровов маловероятна. Если кровь больного попала на царапину, риск заражения равен
Пути заражения гепатитом С можно разделить на естественные и искусственные.
Искусственные способы передачи:
- гемотрансфузионный: заражение кровью и её компонентами во время переливания;
- парентеральный медицинский: заражение через инъекции, инструментарий, во время инвазивных манипуляций;
- парентеральный немедицинский: внутривенное введение наркотических веществ, нанесение татуировок, пирсинг, посещение косметолога, маникюр, педикюр.
К естественным относятся:
- вертикальный (перинатальный): от инфицированной матери к ребенку;
- половой: через поврежденные кожные покровы и слизистые оболочки половых органов;
- бытовой (гемоконтактный): заражение во время контакта с предметами быта, контаминированными зараженной кровью.
Исходя из возможных путей передачи, сформированы группы риска:
- дети, родившиеся от матерей с HCV;
- лица, состоящие в тесном контакте с больными;
- медицинские работники, контактирующие с кровью;
- инъекционные наркоманы;
- люди с беспорядочными половыми связями и низким уровнем социальной ответственности;
- лица, регулярно посещающие стоматолога и салоны красоты;
- ВИЧ-положительные больные;
- люди, делающие татуировки и пирсинг в местах без лицензии.
Подробнее о болезни
При беременности У детей Хроническая форма Острая форма Сколько живет вирус вне организма Чем отличается от гепатита В Причины Коинфекция с ВИЧ Носитель вируса Прививка Рецидив Виды гепатита Берут ли в армию Клинические рекомендацииКакие бывают генотипы
Генетическая вариабельность вируса гепатита С представлена 8 основными генотипами и около 100 их субтипами. Молекулярная гетерогенность обусловлена структурной организацией генома и определяет последовательность нуклеотидных цепей рибонуклеиновой кислоты. За разнообразие генотипов отвечает участок генома NS5, который подвергается мутациям вследствие иммунной реакции организма и ответа на лечение.
Отличие более чем на 35% определяет новый тип HCV, а меньше — его подтип. Согласно виду подбирается схема лечения, поэтому своевременное генотипирование лежит в основе эффективной терапии. Наиболее часто встречаемыми в мире являются
Генотип 1:
- самый распространенный подтип — 1b (японский), встречается в 90% случаев;
- инфицирование чаще происходит половым путем;
- вирусная нагрузка очень высокая, не достаточно хорошо поддается терапии, однако имеет высокую частоту благоприятных исходов и полного излечения в безинтерфероновых схемах;
- подтип 1а встречается в Америке и Западной Европе, хуже реагирует на противовирусное лечение.
Генотип 2:
- одна их наиболее легких форм течения инфекции, встречается в 1% случаев;
- не вызывает осложнений на протяжении
20–30 лет, редко протекает с исходом в цирроз; - излечение возможно стандартными интерфероновыми препаратами, эффективность лечения новыми схемами — 100%.
Генотип 3:
- неблагоприятное течение с исходом в цирроз, стеатонекроз, гепатоцеллюлярную карциному;
- часто образует микс с генотипом 1;
- характерно множество внепеченочных осложнений, как васкулит и криоглобулинемия;
- распространен на территории Азии.
Генотип 4:
- устойчив к стандартным схемам лечения;
- характерен для африканского населения;
- тактика терапии схожа с генотипом 1.
Генотипы
- встречаются крайне редко;
- не изучены до конца;
- эффективно лечение как интерферонами, так и противовирусными препаратами прямого действия;
- единичные случаи зарегистрированы в странах юго-восточной Азии.
Признаки и симптомы вирусного заболевания
На ранних стадиях клиническая картина вирусного гепатита С неспецифична и размыта, поскольку заболевание характеризуется латентным или бессимптомным течением. Десятки лет больные не предъявляют жалоб, поэтому в 80% патология приобретает хроническое течение, а несвоевременная диагностика приводит к дебюту болезни в терминальных стадиях.
Инкубационный период составляет от 2 до 24 недель. В эти сроки происходит репликация вируса. Сроки инкубации зависят от следующих факторов:
- общая реактивность организма;
- вирусная нагрузка;
- состояние печени;
- наличие других сопутствующих патологий.
Острая стадия длится до 3 месяцев, протекает без клинических проявлений. Выявление инфицированных происходит редко. Спустя 6 месяцев острая стадия переходит в хроническую.
Первые признаки могут появляться в виде следующих симптомов:
- общая слабость, утомляемость;
- вялость, снижение работоспособности;
- сонливость, смеющаяся бессонницей;
- нарушение аппетита, тошнота;
- тянущая боль и дискомфорт в правом подреберье.
Выраженность клинических проявлений у женщин и мужчин зависит от тяжести течения, генотипа вируса, иммунной функции организма, состояния печеночной ткани.
Ключевые синдромы, характерные для гепатита С:
- Интоксикационный (гриппоподобный). Субфебрильная температура тела, миалгии, ломота в теле, гиперемия зева, ринорея, фарингит.
- Астеновегетативный. Слабость, головная боль, головокружение, утомляемость.
- Диспепсический (гастроинтестинальный). Тошнота, рвота, ухудшение аппетита, горечь во рту, отвращение к пище, боль в эпигастрии и правом подреберье, умеренная диарея.
- Гепатобиллиарный. Увеличение размеров и плотности печени, селезенки, ахоличный стул, увеличение активности печеночных ферментов.
- Желтушный. Иктеричность кожи и склер.

Желтушный период наблюдается в 25% случаев, однако его появление сопровождается нарастанием остальных синдромов (резкое повышение температуры, усиление интоксикации, увеличение печени).
HCV-инфекция имеет внепеченочные проявления:
- аллергические реакции по типу аутоиммунных за счет пролиферации лимфоцитов, цитокинов, образования иммунных комплексов (васкулит, тиреоидит, гломерулонефрит, лимфома);
- дерматологические симптомы: кожный зуд, пальмарная эритема, порфирия, сосудистые звездочки, экхимозы, геморрагии, кератит;
- артралгический сидром, полиомиозит: болезненность в различных группах суставов, мышц;
- поражение сердца (миокардит), легких (альвеолит, гранулематоз).
Также Вас может заинтересовать
Можно ли работать Дают ли инвалидность Последствия болезни Можно ли рожать Продолжительность жизниДиагностика и обследование перед терапией
Диагностика гепатита С должна быть комплексной для исключения ошибочных результатов.
Включает в себя следующие исследования:
- лабораторные;
- эндоскопические (ФГДС);
- визуализирующие (УЗИ, КТ, МРТ);
- специальные (эластография, пункционная биопсия, цитология).
Характеристика лабораторных методов:
- Гематологические (общий анализ крови, ВИЧ-статус).
- Биохимические (АЛТ, АСТ, билирубин и его фракции, щелочная фосфатаза, холестерин, гамма-глутамилтранспептидаза).
- Серологические (ИФА — Anti-HCV total).
- Молекулярно-генетические (анализ ПЦР).
Результаты ПЦР
Скрининговый тест полимеразной цепной реакции идентифицирует генетический материал вируса в крови на ранних сроках. Показывает наличие РНК возбудителя, его способность к активной репликации, уточняет сомнительный результат серологических методов при выявлении иммуноглобулинов и суммарных антител к HCV.
ПЦР в реальном времени бывает двух видов:
- Качественный. Выявляет присутствие частиц HCV, используется для генотипирования вируса гепатита С, мониторинга динамики лечения. Референтные значения исследования — «обнаружен» либо «не обнаружен».
- Количественный. Необходим для определения степени вирусной нагрузки организма. Измеряется в международных единицах на определенный объем биологического материала. Инфицированность подтверждается обнаружением более 15000МЕ/мл плазмы крови.
Результат является достоверным, поскольку тест-система обладает высокой чувствительностью, селективностью и специфичностью. Обнаруживает минимальную концентрацию — до 400 РНК-копий в миллилитре крови больного. Положительный ответ 100% указывает на наличие генетического материала возбудителя, поскольку в норме его нет. Отрицательный анализ свидетельствует об отсутствии гепатита С либо о стойком вирусологическом ответе.
Сколько дней делается анализ? В отличие от других методов скрининга, ответ на ПЦР можно узнать срочно в течение одного часа после забора крови.
Как сдать анализы, чтобы избежать ошибочных результатов:
- забор крови осуществляется строго натощак (допускается стакан воды);
- последний прием пищи — за
8–10 часов до исследования (исключая жирные, жареные продукты); - за 15 минут обеспечить покой, не курить;
- на сутки ограничить физическую активность, прием медикаментов и этанолсодержащих напитков.
Когда бывает ложное подозрение
Несмотря на высокую специфичность и чувствительность анализа, не исключено ложное подозрение инфицирования.
Показатели могут быть ошибочными по некоторым причинам:
- низкое качество и неправильная транспортировка биологического материала;
- неправильное хранение крови, добавление ингибиторов ПЦР (гепарина);
- неисправность либо малая чувствительность аналитических систем;
- несоблюдение рекомендаций перед сдачей исследования;
- недостаточное содержание генетического материала вируса;
- прием лекарственных препаратов и наркотических веществ;
- человеческий фактор (ошибки лаборатории, некорректная расшифровка).
Подозрения на заболевание могут возникнуть у врача, если:
- повышены биохимические показатели крови: АЛТ, АСТ, какие-либо фракции билирубина;
- наряду с этим в общем анализе лимфоцитарный лейкоцитоз, увеличение скорости оседания эритроцитов;
- положительный ВИЧ-статус больного;
- в моче низкий уровень белка, уробилин, желчные кислоты;
- в кале присутствует стеркобилиноген или он ахоличен (очень светлый);
- на УЗИ диффузные изменения печени либо её уменьшение в объеме;
- по данным коагулограммы снижен протромбиновый индекс;
- типичная клиническая картина, характерные жалобы и анамнез.
Наличие антител anti-HCV также не является достоверным признаком активного процесса. Каждый из анализов подлежит дообследованию, поскольку диагноз вирусного гепатита ставится на основании комплексной диагностики. Уточнить наличие заболевания и дальнейшие рекомендации поможет врач-инфекционист.
Инкубационный период и первые проявления
Вирус обнаруживается в крови с помощью серологических и молекулярно-генетических методов после периода инкубации. Сроки зависят от пути инфицирования, вирусной нагрузки в крови, реактивности организма, генотипа возбудителя, состояния гепатобилиарной системы, наличия тяжелых сопутствующих патологий. В самом неблагоприятном случае для активной репликации вируса достаточно 14 дней, процесс стремительно развивается и генетический материал легко обнаруживается.
Такой исход характерен для наиболее контагиозных генотипов, для людей с хроническими заболеваниями печени и низким иммунным статусом. У здорового человека формируется иммунный ответ, поэтому инкубационный период в среднем составляет до 50 суток. В редких случаях вирус может циркулировать по кровеносному руслу до полугода, при этом не выявляться лабораторными исследованиями.
Антитела к HCV (IgM, IgG) образуются в организме значительно позже, поскольку необходимо время для запуска каскада защитных реакций. Иммуноглобулины можно выявить не ранее
Клинические проявления наблюдаются в случае длительного хронического процесса и обусловлены значительным поражением паренхимы печени и нарушением её основных функций. Для каждого сроки индивидуальны. Например, болевой сидром связан с растяжением печеночной капсулы, повышение трансаминаз — с разрушением гепатоцитов, желтушная окраска кожи, интоксикация — с избыточным высвобождением билирубина, кожные патологии — с нарушением белково-синтетической функции, диспепсия — с недостаточностью желчеобразования.
Тактика лечения
Лечение вирусного гепатита Ц назначается на основании заключения врача-инфекциониста и должно проводиться в условиях специализированного стационара. Вылечить заболевание народными средствами либо в домашних условиях не представляется возможным. Лечится или нет вирус? Это зависит от генотипа и стадии, на которой выявили болезнь. Без лечения патология прогрессирует, существенно ухудшая качество жизни и здоровья. Можно ли вылечить гепатит навсегда? Новые схемы лечения разработаны с учетом быстрого вирусного ответа, эффективность препаратов достигает 95% с полной элиминацией возбудителя из крови больного.
Основные принципы лечения заключаются в решении таких задач:
- прекращение размножения вируса, предупреждение прогрессирования основного заболевания;
- полное избавление от генетического материала возбудителя;
- остановка динамики осложнений и хронических сопутствующих патологий;
- предотвращение рецидивов и остаточных явлений болезни;
- нормализация качества жизни и трудоспособности пациента.
Как лечить больного, зависит от множества факторов, которые изучаются в процессе диагностики, сбора жалоб, анамнеза.
Тактика лечения определяется согласно следующим критериям:
- возраст больного (благоприятный исход — менее 45 лет);
- половая принадлежность (женщины проще переносят терапию);
- тяжесть и период заболевания;
- развитие осложнений и их характер (влияет на время лечения);
- ВИЧ-статус пациента;
- срок инфицирования (благоприятный — менее 5 лет);
- коинфекция с другими вирусными гепатитами (ВГВ значительно снижает эффективность);
- генотип возбудителя (1b, 2, 3 лучше поддаются лечению);
- образ жизни (алкоголизм, наркомания, погрешность в диете, избыточная масса тела ухудшают прогноз).
Методы лечения должны включать несколько звеньев:
- режимные мероприятия (щадящая диета № 5, постельный режим, пребывание в стационаре);
- этиотропная терапия (несколько противовирусных препаратов в схеме);
- патогенетическая терапия (направлена на дезинтоксикацию, нормализацию функций печени и желудочно-кишечного тракта, стимуляцию иммунной деятельности);
- симптоматическая терапия (купирует острые симптомы, улучшает самочувствие);
- физиотерапевтические и гигиенические мероприятия.
Своевременная полноценная диагностика, раннее выявление, комплексный подход и высокая приверженность больного к лечению являются фундаментом высокой эффективности противовирусной терапии и полного выздоровления.
Противовирусная схема
Как вылечить заболевание? Существуют 2 вида противовирусных препаратов: интерфероновые и прямого действия.
Классификация интерфероновых веществ:
- интерферон-альфа;
- пегилированный интерферон альфа-2а и 2b;
- цепэгилированный интерферон альфа-2b.
Интерфероны вводятся парентерально (подкожно), лечение продолжается
Группы противовирусных препаратов прямого действия:
- ингибиторы полимеразы NS5B (софосбувир);
- ингибиторы NS5A (даклатасвир, ледипасвир, велпатасвир);
- ингибиторы протеаз NS3A/4A (симепревир, асунапревир, нарлапревир, фалдапревир);
- ингибиторы дегидрогеназ (рибавирин);
- комбинированные препараты (дасабувир, омбитасвир+ритонавир+паритапревир).
Выпускаются в таблетированной форме согласно суточной дозировке. Употребляются ежедневно. Схема состоит из
Комплексная терапия с применением софосбувира и других противовирусных лекарств

Софосбувир относится к фармакологической группе противовирусных средств прямого действия. Ингибирует РНК-зависимую полимеразу NS5B нуклеотидов возбудителя всех генотипов, препятствует его размножению. В организме подвергается активному метаболизму в печени, экскретируется почками, желудочно-кишечным трактом, частично легкими.
Показания к применению:
- подтвержденное носительство вируса гепатита С;
- комбинация с другими противовирусными препаратами в схеме;
- патология, осложненная фиброзом, циррозом в стадии компенсации.
Противопоказания:
- индивидуальная гиперчувствительность к действующему веществу;
- беременность и период лактации;
- детский возраст до 18 лет;
- использование в качестве монотерапии;
- декомпенсированные патологии печени;
- коинфекция с гепатитом В;
- сочетание с Р-гликопротеинами.
Sofosbuvir назначается в схемах наряду с другими противовирусными препаратами.
Лечение проводится по стандартным схемам, представленным в таблице:
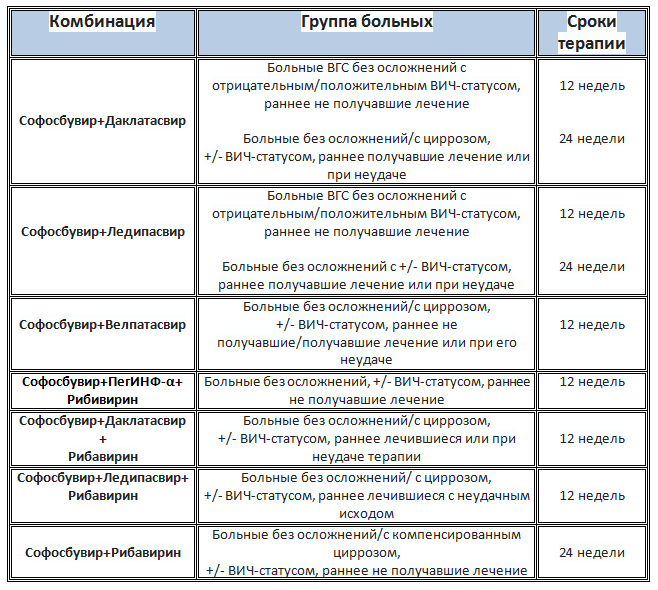
После лечения софосбувиром в корректно подобранной схеме наблюдается полное излечение от заболевания. Терапия проводится под контролем вирусной нагрузки с частотой 1 раз в месяц. У пациентов с положительными предикторами вирусного ответа снижение возбудителя начинается с первых недель употребления препаратов. Цена в России на лечение вариабельна, зависит от торгового представителя препаратов, производителя лекарств, длительности курса лечения.
Стоимость курса лечения
Купить лекарство можно в аптеке (гепатопротекторы, интерфероны) или у торговых представителей фирм (противовирусные препараты). Оригинальное лекарство под названием Sovaldi производится американской компанией Gilead. Эта же фирма выпускает Daklinza (даклатасвир), Harvoni (ледипасвир), Epklusa (велпатасвир). Препараты официально не зарегистрированы в России, заказать их можно у посредников. Стоимость курса лечения оригинальными таблетками в среднем достигает миллиона рублей.
Альтернативой считаются индийские дженерики софосбувира производства Natco, Zydus, Hetero. Индийский препарат полностью соответствует стандартам, содержит такое же количество действующего вещества. Купить дженерики можно у официальных поставщиков. Стоимость курса лечения в разы ниже и достигает примерно 100 тысяч в зависимости от сроков. Лекарства выпускаются в упаковках, где сразу софосбувир комбинируется с другим необходимым веществом. Одна упаковка 28 штук рассчитана на месяц.
Египетские лекарства также доставляются в Россию, однако контроль качества отследить невозможно. Препараты работают, исходя из отзывов больных. Однако где и как они были произведены — другой вопрос. Ценовая категория — наиболее доступная, ниже индийских дженериков. Приобрести лекарства можно на свой страх и риск без гарантии качества и эффективности на сайтах производителей.
Чем отличается хронический гепатит С
Хронический гепатит С развивается спустя полгода после инфицирования, клинические проявления на раннем сроке не наблюдаются. Код по МКБ 10 — В18.2. Опасность хронических форм заболевания обусловлена прогрессированием поражения печени и других систем органов. Клетки печени — гепатоциты разрушаются, замещаются соединительной или жировой тканью, что приводит к нарушению либо полной утрате функций органа.
Процесс влечет за собой высокий риск малигнизации — формирования гепатоцеллюлярной карциномы. Актуальность проблемы заключается в сложности лечения таких форм. Поскольку вирус за время пребывания в организме мутирует и становится резистентен к основным противовирусным препаратам, стойкого рецидива достичь весьма сложно.
Чтобы не допустить хронизации, необходимо своевременное выявление заболевания.
Помимо групп риска существуют обязательные контингенты, подлежащие обследованию:
- беременные или планирующие беременность;
- больные хроническими патологиями печени;
- доноры и реципиенты крови и ее компонентов;
- медицинский персонал, контактирующий с кровью;
- пациенты отделений гемодиализа и трансплантации органов;
- люди, состоящие на диспансерном учете у фтизиатра, нарколога, психиатра, венеролога.
HCV и беременность
Поскольку гепатит С и беременность не рекомендуется совмещать, необходим тщательный скрининг перед планированием материнства. Несмотря на отсутствие безопасного лечения матери, мер специфической профилактики и наличие дополнительного стресса, выявление позволяет назначить терапию после родов и обследовать родившихся детей на ранних сроках.
Беременность не влияет на течение и прогноз вирусного гепатита С, у женщин репродуктивного возраста заболевание редко осложняет циррозом. Однако наличие признаков снижения функции печения является медицинским показанием для прерывания беременности на сроке до 12 недель.
Противовирусные препараты оказывают тератогенное действие, поэтому зачатие должно происходить спустя 6 месяцев после окончания лечения. Заражение ребенка может произойти в перинатальном периоде, частота инфицирования не превышает 10%. Грудное вскармливание HCV-больной матерью допустимо только в случае целостности ареолы сосков. Минимальный титр генетического материала возбудителя содержится в грудном молоке. На протяжении первых полутора лет жизни ребенок должен быть обследован на предмет наличия антител.

Диета и режим питания
Согласно рекомендациям, всем больным показано строгое соблюдение диеты для снижения нагрузки на печень и предотвращение развития осложнений.
Существует несколько вариантов питания по Певзнеру:
- диета № 5 ограничивает жиры и натрий-содержащие продукты при достаточном количестве белков и углеводов;
- стол № 5а показан в период обострения и несет более строгие ограничения;
- стол № 5п предусматривает простые продукты полужидкой и жидкой консистенции.
Что можно кушать:
- овощи, некислые фрукты, сладкие ягоды;
- нежирное мясо и рыба;
- молочные продукты в небольших дозировках;
- растительные масла;
- крупы, изделия из твердых сортов пшеницы;
- сухари, галетное печенье, несдобная выпечка;
- натуральный кофе с молоком, некрепкие чаи;
- соки, морсы, сухофрукты;
- достаточное количество воды.
Все продукты питания должны вариться, париться, тушиться, запекаться. Количество приемов пищи — не менее 5 раз в сутки. Порции готовятся маленькие, употребляются регулярно в теплом виде в одно и то же время. Мелко нарезанная или перетертая пища легче усваивается организмом. Необходимо строгое соблюдение суточной калорийности от 2000 до 3000 кКал и сбалансированное распределение нутриентов.
Что категорически нельзя:
- жирное, жаренное, вяленое, копченое мясо и рыба;
- консервированные, соленые, маринованные овощи и фрукты;
- сдобная выпечка, продукты с высоким содержанием сахара;
- перловая, бобовая, ячневая крупы;
- кислые, неспелые овощи и фрукты;
- молочные продукты повышенной жирности;
- полуфабрикаты, фастфуд, питание быстрого приготовления;
- продукты с красителями, консервантами, пищевыми добавками, синтетическими компонентами;
- острые специи, газированные и алкогольные напитки, растворимый кофе с добавками, крепкие чаи;
- соль более 10 грамм в сутки.
Не допускается голодание, погрешности в диете. Лечебное питание не позволяет излечиться от заболевания, а лишь способствует снижению неблагоприятных факторов риска.

Можно ли вылечить вирус полностью и навсегда
Положительный результат достижим посредством комплексного воздействия на вирус. Можно ли вылечить полностью болезнь? Избавиться навсегда от гепатита С возможно, регулярно принимая противовирусные препараты, придерживаясь всех рекомендаций врача, соблюдая строгую диету и режимные мероприятия.
Эффективность терапии зависит не только от правильной схемы, а в первую очередь от приверженности к лечению самого больного. После лечения также необходимо соблюдать меры предосторожности, корректный образ жизни для предотвращения рецидивов. Стойкий вирусологический ответ свидетельствует о полном выздоровлении.
Основные критерии:
- отсутствие генетического материала вируса в крови;
- нормальные размеры и структура печени;
- стабилизация биохимической активности трансаминаз, уровня билирубина и его фракций;
- отсутствие клинических проявлений.
Форумы гепатологов предоставляют информацию, что применение схем препаратов прямого действия позволяет излечиться полностью, восстановить обратимые повреждения печени, вернуться к социальному образу жизни.
Возможные последствия и осложнения
Хроническая инфекция страшна осложнениями, поскольку в процесс вовлекается не только печень, но и другие системы органов. Последствия зависят от вирусной нагрузки, генотипа, стадии заболевания, индивидуальных показателей здоровья.
Наиболее частыми и опасными считаются:
- выраженный фиброз с трансформацией в цирроз;
- жировое перерождение печени;
- опухоли (гепатоцеллюлярная карцинома);
- печеночная недостаточность и энцефалопатия;
- токсико-инфекционный шок;
- коматозные состояния;
- летальный исход.
Внепеченочные HCV-ассоциированные осложнения:
- патологии сосудов (васкулиты, узелковый полиартериит);
- нефропатии (мембранозно-пролиферативный гломерулонефрит);
- аутоиммунные эндокринопатии (тиреоидит, болезнь Шегрена, сахарный диабет 2 типа);
- дерматологические нарушения (желтушный синдром, ладонно-подошвенная эритема, порфирия, красный плоский лишай, сосудистые звездочки, экхимозы, геморрагическая сыпь, кератит);
- избыточная пролиферация лимфатической системы (В-клеточная лимфома, криоглобулинемия);
- артропатии, миопатии;
- поражение легочной ткани (пневмофиброз, альвеолит).

Профилактика и вакцинация
Специфическая профилактика посредством вакцинации взрослым не разработана. Прививки от вирусного гепатита С не существует, поэтому основные меры направлены на санитарно-просветительскую и гигиеническую работу с населением и группами повышенного риска.
Подходы неспецифической профилактики:
- использование средств индивидуальной защиты и соблюдение правил безопасности для медицинских работников;
- асептика и антисептика, личная гигиена;
- регулярные профилактические осмотры населения;
- своевременное выявление инфицированных;
- санитарно-эпидемический контроль учреждений по реализации косметических и парикмахерских услуг;
- профилактика наркомании, социального оказания сексуальных услуг;
- активное выявление ВИЧ-статуса населения;
- реабилитационно-восстановительные мероприятия для больных.
Согласно последним новостям форума Европейской ассоциации гепатологов, в 2019 году разработаны новейшие схемы противовирусной терапии, позволяющие эффективно излечить заболевание. Всемирная организация здравоохранения ставит цель полностью избавиться от гепатитов к 2030 году.
Фармацевтический рынок в состоянии покрыть мировую потребность в необходимых препаратах, однако самостоятельно приобрести их смогут единицы. ООН разработала специальные гуманитарные программы по закупке лекарственных препаратов, участие в которых принимает более 160 стран. Новая эра лечения заболевания — основной путь элиминации инфекции.

-
 Врачи рассказали, как избежать зараженияFeb 8, 2021
Врачи рассказали, как избежать зараженияFeb 8, 2021 -

-
 Больным могут отказать в помощи соцработникаNov 17, 2020
Больным могут отказать в помощи соцработникаNov 17, 2020



